Olfaktoriskt epitel är membranvävnad belägen inuti näshålan. Det mäter cirka 3 centimeter (cm) kvadrat hos vuxna. Innehåller luktreceptorceller, det är involverat i lukt.
Olfaktoriska störningar kan sträcka sig från en mild minskning i lukt till en fullständig förlust av lukt. Förlust av lukt kan indikera en mild sjukdom eller skada eller något mer allvarligt. En minskning av förmågan att lukta kan vara en tidig indikator på Parkinsons sjukdom och Alzheimers sjukdom.
Olfaktorisk dysfunktion är också associerad med vissa psykiatriska tillstånd, såsom schizofreni, humör och ångeststörningar. Luktförlust är också ett nyckelsymptom på COVID-19.
JGI / Jamie Grill / Getty Images
Anatomi
Olfaktoriskt epitel ligger på taket i näshålan. Hos vuxna ligger den ca 7 cm bakom näsborrarna. Det är en del av nässeptum och de överlägsna turbinatbenen.
Tre celltyper utgör olfaktoriska epitel: basal, stödjande och olfaktorisk. Olfaktoriska celler har hårliknande förlängningar som kallas cilia.
Man brukade tro att luktepitel utvecklades enstaka från luktplacoden. Nyare embryonala ursprungstudier har dock funnit att det också utvecklas från nervceller.
Anatomiska variationer
Näsepitelet kan påverkas av medfödda tillstånd (närvarande vid födseln). Kallmanns syndrom är en genetisk sjukdom där hypotalamus och luktneuronerna inte utvecklas helt. Detta kan resultera i anosmi (oförmågan att lukta).
Normosmisk idiopatisk hypogonadotrop hypogonadism (nIHH) involverar fall där endast hormonbristen är närvarande. I sådana fall kvarstår en persons luktsinne. De viktigaste symptomen på Kallmanns syndrom är försenad pubertet och nedsatt luktsans.
Ciliopatier är en annan genetisk sjukdom som kan försämra lukten. Vid ciliopati försämras bildandet av cilia. När cilier är frånvarande eller missbildade i de luktneuronerna kan luktdetektering inte förekomma.
Fungera
Olfaktoripiteln är en del av det olfaktoriska sensoriska systemet, vars roll är att förmedla luktupplevelser till hjärnan. Det gör det genom att fånga lukt som passerar över cilierna och sedan skicka informationen om dessa lukter till doftlökan.
Luktlampan är placerad i hjärnans framsida. Efter att luktlökan får information från cellerna i näshålan behandlar den informationen och skickar den till andra delar av hjärnan.
Associerade villkor
Olfaktoriska epitel kan skadas och leda till luktförlust. Skador orsakas oftast av giftiga ångor, fysiskt trauma, blockering i näspassagen, tumörer i hjärnan, allergier eller infektioner. Luktstörningar kan vara tillfälliga, men i vissa fall är de permanenta.
Luktförlusten är ett spektrum, allt från en distorsion (dysomi) till minskad (hyposmi) till fullständig förlust av lukt (anosmi). Luktförlust är inte ovanligt hos personer med traumatisk hjärnskada. En studie visade att 15–35% av dem med traumatisk hjärnskada drabbades av luktförlust.
Eftersom lukt och smak är så nära kopplade, bidrar luktförlusten ofta till förlust av smak. Det finns vissa risker att inte lukta, till exempel att inte lukta något som brinner. Brist på lukt kan bidra till humörsjukdomar som ångest och depression.
Presbyosmia är en åldersrelaterad förlust av lukt. Enligt en studie har upp till 39% av de över 80 år olfaktorisk dysfunktion. Presbyosmi uppträder gradvis och kan inte förebyggas. Det kan vara relaterat till förlust av nervändar och slem som produceras när människor åldras. Läkemedelsanvändning och neurologiska störningar kan också bidra till åldersrelaterad förlust av lukt.
Kräftan i näshålan är sällsynt. Skivepitelcancer är den vanligaste orsaken till nasal och paranasal cancer, följt av adenokarcinom.
Nasala cancer symtom kan inkludera en rinnande näsa, trängsel och en känsla av fullhet eller ömhet i näsan. Senare stadier kan innebära näsblod, ansikts- och tandvärk och ögonproblem.
Tidiga symtom på vissa neurodegenerativa störningar, som Parkinsons sjukdom och Alzheimers sjukdom, inkluderar minskad luktförmåga. Vissa psykiatriska sjukdomar, som schizofreni, humörstörningar och ångeststörningar, är också associerade med olfaktorisk dysfunktion. Luktförlust är ett av de viktigaste symptomen på COVID-19.
Tester
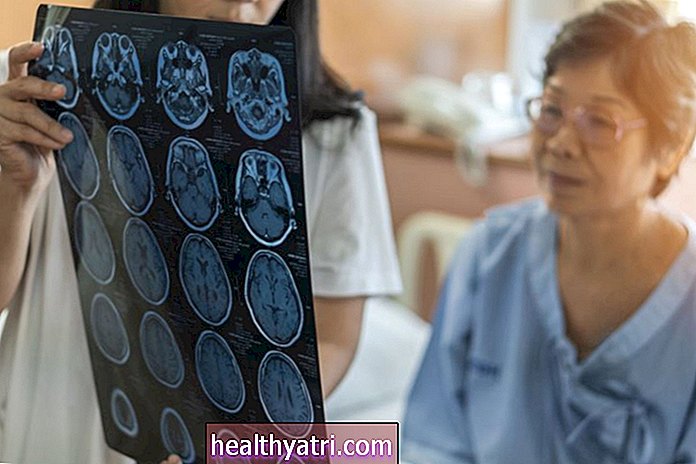
Testning för Kallmanns syndrom kan inkludera blodprov för att kontrollera hormonnivåer. Magnetisk resonanstomografi (MRI) i huvudet och näsan kan göras för att kontrollera anatomiska avvikelser i näsan, hypotalamus och hypofysen. Molekylär genetisk testning kan också göras för att identifiera genmutationer.
Behandling för Kallmanns syndrom och nIHH innebär vanligtvis hormonbehandling. Läkemedel för att stärka benen kan också användas, eftersom frånvaron av pubertetshormoner kan försvaga dem.
Nya framsteg inom DNA-test kan möjliggöra diagnos av ciliopati. Med användning av RNA-sekvensanalys kan RT-PCR av RNA användas för att diagnostisera ciliopati. Ciliopati anses obotlig; senare framsteg inom genterapi kan dock innebära att behandlingsalternativ kan vara tillgängliga i framtiden.
Din läkare kan beställa vissa skanningar för att diagnostisera luktförlust, som datortomografi (CT-skanning), MR eller röntgen. Nasal endoskopi kan användas för att titta inuti näsan. Ett test som kallas University of Pennsylvania Smell Identification Test kan göras för att bedöma i vilken grad din lukt påverkas.
Behandling av anosmi, dysomia och hyposmi beror på vad som tros ha bidragit till olfaktorisk dysfunktion. Din läkare kan ordinera avsvällande medel, antihistaminer eller nässpray för allergier. Om en infektion är orsaken kan antibiotika vara i ordning.
Rökning är känd för att försämra luktförmågan, så det kan också hjälpa att sluta röka. Om det finns en blockering i näspassagen, kan din läkare diskutera kirurgiskt avlägsnande av en polyp eller tumör.
Näscancer diagnostiseras av en öron-, näsa- och halsläkare eller otolaryngolog. Din läkare måste först se över tumören. De kan göra detta genom vissa tester, som en nasal endoskopi, CT-skanning, MR, röntgen eller positronemissionstomografi (PET-skanning).
För att definitivt avgöra om tumören är malign (cancer) eller godartad (icke cancer) kommer din läkare att ta en biopsi av tumören. Behandlingsalternativ för cancer i näsan inkluderar kirurgi, kemoterapi, strålbehandling, riktad terapi och palliativ vård.




.jpg)












.jpg)


