Uterine cancer är den vanligaste gynekologiska cancer i USA, med en årlig ny cancerfall på 27,2 per 100 000 personer och en årlig dödlighet på 5 per 100 000 människor. Livmodercancer avser främst två typer av cancer som påverkar livmodern: Endometriecarcinom och livmoder sarkom. Uterin sarkom är mycket mindre vanligt än endometriecarcinom.
Milatas / Getty Images
Typer
Medan endometriecarcinom är vanligt och lätt behandlas i ett tidigt skede, är uterinsarkom sällsynt och kan vara svår att behandla.
- Endometriecarcinom: Denna cancer börjar i körtelvävnaderna och / eller bindväv i endometrium, som är livmoderns foder. Det finns flera delmängder av denna typ av cancer:
- Endometriellt adenokarcinom (vanligast, påverkar körtelvävnader)
- Endometriumstromalt karcinom (mindre vanligt, påverkar bindväv)
- Maligna blandade Müller-tumörer (sällsynta, som involverar både karcinom och sarkom, även känd som karcinosarkom).
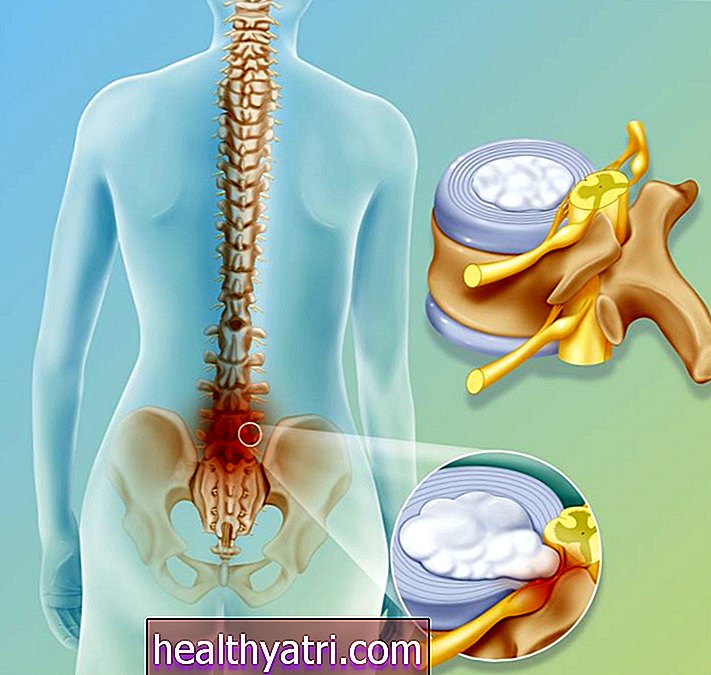
- Uterine Sarcoma: Uterine leiomyosarcoma (LMS) är den vanligaste typen av denna cancer. LMS börjar i myometrium, som är livmoderns muskelskikt.
Verywell / Emily Roberts
Symtom
Uterine cancer kanske inte orsakar symtom, särskilt i de tidiga stadierna. När de uppträder kan symtomen inkludera onormal vaginal blödning och smärta i bäckenet.
Eftersom de påverkar olika delar av livmodern kan symtom på endometriecancer skilja sig från symtom på livmodersarkom.
Endometriecancer symtomBlödning som inte är relaterad till menstruation
Postmenopausal blödning
Ovanlig vaginal urladdning utan synligt blod
Svår eller smärtsam urinering
Smärta vid samlag
Smärta och / eller massa i bäckenområdet
Oavsiktlig viktminskning
Ovanlig vaginal blödning eller spotting
Postmenopausal blödning
Ovanlig vaginal urladdning utan synligt blod
Regelbunden urination
Smärta i buken
En massa (klump eller tillväxt) i slidan
Känner mig full hela tiden
Aptitlöshet och förändringar i tarm- och urinblåsvanor kan uppstå när maligniteten invaderar närliggande organ.
Orsaker
Medan forskare inte helt förstår vad som orsakar livmodercancer antas hormonella obalanser spela en roll. Östrogen kan orsaka att endometriumcellerna och vävnaden multipliceras snabbare än vanligt, vilket kan leda till endometriumhyperplasi (onormal utvidgning av endometrium).
Riskfaktorer för livmodercancer inkluderar:
- Ålder: Endometriecancer drabbar främst postmenopausala personer, med en genomsnittlig ålder vid diagnosen 60. Det är ovanligt hos personer under 45 år.
- Race: Vita människor är lite mer benägna att få diagnosen endometriecancer, men svarta människor är mer benägna att dö av den. Det är viktigt att ta hänsyn till den roll som systemisk rasism spelar i medicin när man undersöker information efter ras.
- Ett stort antal menstruationscykler: Detta hänvisar till antalet menstruationscykler under en människas livstid och inkluderar personer som upplevt sin första menstruation före 12 års ålder eller som gått igenom klimakteriet efter 50 års ålder.
- Inga tidigare graviditeter: Livmodercancer är vanligare bland personer som inte har varit gravida. En möjlig förklaring till denna länk är att kroppen producerar mer progesteron och mindre östrogen under graviditeten. En annan möjlighet är att infertilitet är förknippad med en obalans mellan progesteron och östrogen, vilket också kan bidra till livmodercancer.
- Ålder vid förlossningstillfället: Det finns en möjlig koppling mellan den ålder som en person föder för första gången och livmodercancer, men fler studier är nödvändiga för att dra slutsatser.
- Östrogenersättningsterapi (ERT): Under klimakteriet producerar kroppen mindre östrogen. ERT används efter klimakteriet för att behandla symtom som vaginal torrhet, svåra värmevallningar och sömnlöshet. Det kan också ordineras om någon löper risk för benskörhet. ERT är förknippat med en ökad risk för livmodercancer, särskilt när endometrium exponeras för östrogen utan progesteron. För att minska denna risk kan din vårdgivare ordinera låga doser östrogen i kombination med progesteron.
- Tamoxifen: Det finns en låg risk att utveckla endometriecancer från tamoxifen (mindre än 1% per år). Detta läkemedel används för att förebygga och behandla bröstcancer. Det fungerar som ett antiöstrogen i bröstet men fungerar som ett östrogen i livmodern. Hos personer som har gått igenom klimakteriet kan denna behandling få livmoderns slemhinnor att växa, vilket kan öka risken för endometriecancer. Om du tar tamoxifen kommer din läkare att kontrollera om det finns tecken på cancer med årliga gynekologiska undersökningar, och du bör se efter symtom på endometriecancer - som onormal blödning. Om symtom uppträder, kontakta din vårdgivare.
- Lynch syndrom: Detta är ett ärftligt syndrom kopplat till en högre risk för vissa cancerformer inklusive endometriecancer, kolorektal cancer och äggstockscancer. Den beräknade livstidsrisken för endometriecancer i den allmänna befolkningen är 2,6% och Lynch syndrom ökar den uppskattade risken för endometriecancer till 42 till 54%.
- Genetik: Medan mer forskning behöver göras, föreslår en studie starkt en koppling mellan den genetiska mutationen BRCA1 och en något ökad risk för en ovanlig men aggressiv livmodercancer, serös eller serös-liknande endometriecancer. Människor som bär den genetiska mutationen BRCA1 (eller BRCA2) rekommenderas ibland att ha en mastektomi för att minska risken för bröstcancer i samband med denna genmutation. Ibland avlägsnas livmodern samtidigt som äggstockarna om kirurgi för äggstocksavlägsnande redan är planerad.
- Fetma: Mer än 50% av endometriecancer är kopplade till fetma. Fettvävnad (fett) omvandlar androgen till östrogen, vilket kan leda till en ökad exponering för östrogen utan motsats. Detta ökar risken för livmodercancer. Andra tillstånd som kan leda till denna ökning inkluderar metaboliskt syndrom och diabetes mellitus typ II.
En viktig skillnad mellan endometriecancer och livmodersarkom
Till skillnad från endometriecarcinom är livmodersarkom kopplat till tidigare strålningsexponering var som helst från fem till 25 år tidigare. Kvinnor med retinoblastom, en typ av ögoncancer, är också mer benägna att få denna sällsynta och allvarliga form av livmodercancer.
Diagnos
Om du upplever symtom på livmodercancer, se till att boka tid för att kontakta din vårdgivare. Förutom att fråga om dina symtom kommer din leverantör att använda flera tester för att ställa en diagnos.
- Fysisk undersökning: Din läkare kommer att kontrollera om blekhet (onormalt blek hud) eller en snabb puls kan uppstå på grund av blodförlust. Under din fysiska undersökning kommer din leverantör att känna livmodern och buken för att kontrollera förstoring eller ömhet. Under din bäckenundersökning kommer din läkare att leta efter tecken, såsom blodig urladdning eller blodproppar.
- Transvaginal ultraljud: En transvaginal ultraljud används för att undersöka livmoderns foder. Hos personer efter klimakteriet anses foder över fyra millimeter tjocka vara onormala och kan leda till ytterligare tester, såsom en biopsi.
- Hysteroskopi: Under en hysteroskopi sätter din vårdgivare in ett tunt, upplyst rör i slidan för att observera livmoderhalsen och livmodern. Livmodern är fylld med saltlösning för att underlätta visualisering. Detta kan hjälpa till att avgöra orsaken till onormal blödning, och i vissa fall kan biopsi eller avlägsnande av en lesion göras under proceduren.
- Endometriell biopsi: Under denna procedur avlägsnas en liten mängd livmoderfoder genom livmoderhalsen. Denna vävnad undersöks sedan under ett mikroskop.
- Dilatation och curettage (D&C): Om resultaten av endometriell biopsi inte är diagnostiska kan en D&C utföras. Generellt görs som öppenvårdskirurgi, skrapas endometriumvävnad ut ur livmodern med ett specialverktyg genom den medicinskt utvidgade livmoderhalsen under denna procedur. Vävnadsprovet undersöks sedan med ett mikroskop.
Dina tecken och symtom kan också uppmana din läkare att överväga möjligheten till andra tillstånd, inklusive endometrios, fibroider, adenomyos, atrofisk vaginit, endometrieatrofi, endometrieal hyperplasi och endometri / cervikal polyper. Du kan behöva göra ett eller flera tester för att utesluta ett annat tillstånd under din diagnostiska utvärdering.
Iscensättning
Om du diagnostiseras med cancer kommer din cancer att iscensättas. Staging definierar storleken och omfattningen av metastasering (spridning) av cancer. Iscenesättning är ett viktigt steg eftersom det hjälper till att avgöra hur cancer ska behandlas och hur framgångsrik behandlingen kan vara.
Staging bestäms av TNM-systemet.
Tumör. Hur stor är den? Hur långt har cancer vuxit in i livmodern och har den nått närliggande organ eller strukturer?
Knutpunkter. Har cancer spridit sig till para-aorta lymfkörtlarna (lymfkörtlarna i bäckenet eller runt aorta, som är huvudartären som går från hjärtat ner i bukens och bäckenets baksida)?
Metastas. Har cancer spridit sig till avlägsna lymfkörtlar eller avlägsna organ i andra delar av kroppen?
En bokstav eller ett nummer läggs till efter T, N eller M för att ge mer specifik information. Denna information kombineras i en process som kallas scengruppering. Högre siffror och bokstäver efter T, N eller M indikerar att cancer är mer avancerad.
Tester som används för att bestämma iscensättning inkluderar:
- Fysisk undersökning Beroende på tumörens plats kan en fysisk undersökning hjälpa till att bestämma storleken.
- Bildtest Tester som röntgen, CT-skanning, MR, ultraljud och PET-skanning hjälper till med visualisering av tumören och metastaser.
- Blodprov Ett CA 125-test mäter mängden cancerantigen 125 i blodet och kan användas för att övervaka vissa cancerformer under och efter behandlingen.
- Avancerad genomisk testning DNA från cancercellerna från en biopsi av en tumör sekvenseras. Specifika genetiska abnormiteter styr ofta riktad cancerbehandling.
Endometriecancer klassificeras efter numeriska steg och bokstäver, med lägre siffror och tidiga bokstäver som indikerar mindre avancerad cancer.
De flesta livmodercancer fångas tidigt
Eftersom vaginal blödning hos kvinnor i åldrarna 50 till 60 lätt känns igen som onormal, diagnostiseras cirka 70% av kvinnorna med livmodercancer vid stadium I.
Betyg
Grad hänvisar till cancercellernas utseende, specifikt hur mycket de ser ut som friska celler när de ses under ett mikroskop.
En låggradig tumör verkar liknar frisk vävnad och har organiserade cellgrupper. Väl-differentierad cancervävnad liknar frisk vävnad och skulle beskrivas som låggradig.
Kräftvävnad som verkar mycket annorlunda än frisk vävnad anses dåligt differentierad och klassificeras som en höggradig tumör.
- Betyg X (GX): Betyget kan inte utvärderas.
- Grad 1 (G1): Cellerna är väl differentierade.
- Grad 2 (G2): Cellerna är måttligt differentierade.
- Grad 3 (G3): Cellerna är dåligt differentierade.
Varför är iscensättning och betygsättning viktigt?
Staging och klassificering hjälper till att styra lämpligt behandlingsförlopp och hjälpa till med prognos (uppskatta det sannolika resultatet av behandlingen), inklusive överlevnadstider.
Hur en prognos kan hjälpa dig med bättre hälsovårdBehandling
Behandlingen bestäms utifrån typen av cancer, stadium, grad, patientålder och övergripande hälsa och önskan att föda barn. Cancerceller undersöks också för att avgöra om vissa behandlingar, som hormonbehandling, kan fungera.
Behandlingsbeslut om riktade läkemedel kan också baseras på cellernas genetiska egenskaper.
En annan faktor för att planera din behandling är din prestationsstatus, som är hur bra du kan bedriva ordinarie aktiviteter och hur mycket du förväntas tåla behandlingar.
Behandling kan skilja sig mellan endometriecancer och livmodersarkom
Endometriecancer och livmodersarkom behandlas båda på samma sätt. Med detta sagt är livmodersarkom mycket mer aggressiv och kräver vanligtvis kemoterapi vid tidigt stadium sjukdom, medan endometriecancer kanske inte.
Flera behandlingsalternativ finns tillgängliga.
Kirurgi
Vanligtvis är kirurgi den första raden av behandling för livmodercancer. Målet med operation är att ta bort tumören och en del av den friska omgivande vävnaden (känd som en marginal).
Kirurgier som kan göras för behandling av livmodercancer inkluderar:
- Enkel hysterektomi: Borttagning av livmodern och livmoderhalsen.
- Radikal hysterektomi: Borttagning av livmodern, livmoderhalsen, den övre delen av slidan och närliggande vävnader.
- Bilateral salpingo-ooforektomi: För personer som har gått igenom klimakteriet avlägsnas både äggledarna och båda äggstockarna samtidigt som hysterektomi.
- Lymfadenektomi (lymfkörtelborttagning): För att avgöra om cancer har spridit sig bortom livmodern kan din kirurg ta bort lymfkörtlar nära tumören under din hysterektomi.
De vanligaste kortsiktiga biverkningarna av operation inkluderar smärta och trötthet. Andra biverkningar kan inkludera illamående, kräkningar, svårigheter att tömma urinblåsan och svårigheter med tarmrörelser. Dessa problem är vanligtvis tillfälliga. Du kommer att börja med en flytande diet direkt efter operationen och gradvis återgå till fast mat.
Om du är premenopausal och får bort dina äggstockar kommer du att uppleva menopausala symtom på grund av förändringar i hormonproduktionen.
Lymfödem (svullnad i benen) är en möjlig bieffekt av en lymfadenektomi.
Strålning
Strålterapi använder röntgenstrålar med hög energi eller andra partiklar för att förstöra cancerceller. Strålterapi kan levereras externt (extern strålbehandling, känd som EBRT) eller internt (brachyterapi) och involverar vanligtvis ett antal behandlingar som planeras över en tidsperiod.
Strålbehandling ges vanligtvis efter operation för att förstöra återstående cancerceller, men det ges ibland före operation för att krympa tumören. Ibland används det om någon inte kan opereras.
Biverkningar av strålning varierar, ofta beroende på mängden strålbehandling. Biverkningar kan inkludera trötthet, milda hudreaktioner, magbesvär och lös tarmrörelse. Dessa effekter försvinner vanligtvis inom några månader efter avslutad behandling. Långsiktiga biverkningar kan förekomma, men är mindre vanliga.
Kemoterapi
Kemoterapi är en typ av medicin som förstör cancerceller, vanligtvis genom att hålla cellerna från att dela sig för att göra fler celler. För behandling av livmodercancer startas kemoterapi efter operationen, eller om cancer återkommer efter den första behandlingen.
Kemoterapi består vanligtvis av antingen ett läkemedel eller en kombination av läkemedel som ges i cykler över en tidsperiod.
Det kan administreras på egen hand eller i kombination med andra terapier, såsom strålning. Behandlingen levereras antingen intravenöst eller sväljs i pillerform.
Biverkningar kan inkludera trötthet, infektionsrisk, illamående och kräkningar, håravfall, perifer neuropati (domningar / stickningar i armar och / eller ben), aptitlöshet och diarré. Biverkningar försvinner vanligtvis flera månader efter att kemoterapi är klar och behandlingar är tillgängliga för att bekämpa dessa biverkningar.
Hormonbehandling
Hormoner eller hormonblockerande läkemedel kan användas för att behandla cancer, särskilt endometriecancer som är avancerad (steg III eller IV) eller har kommit tillbaka efter behandling.
Hormonbehandling för endometriecancer kan innefatta:
- Progestiner: Detta är den viktigaste hormonbehandlingen som används för endometriecancer. Dessa läkemedel saktar tillväxten av endometriecancerceller och kan i vissa fall bidra till att bevara fertiliteten. De två vanligaste progestinerna är Provera (medroxiprogesteronacetat), ges genom injektion eller som ett piller) och Megace (megestrolacetat), som ges med piller eller vätska. Biverkningar kan inkludera: värmevallningar; nattsvettningar; viktökning (från vätskeretention och ökad aptit); försämring av depression ökade blodsockernivåer hos personer med diabetes; och sällan allvarliga blodproppar.
- Tamoxifen: Tamoxifen används ofta för att behandla bröstcancer och är ett läkemedel mot östrogen som också kan användas för att behandla avancerad eller återkommande endometriecancer. Tamoxifen växlas ibland med progesteron, vilket verkar fungera bra och tolereras bättre än progesteron ensamt. Potentiella biverkningar inkluderar värmevallningar och vaginal torrhet. Människor som tar tamoxifen har också högre risk för allvarliga blodproppar i benen.
- Luteiniserande hormonfrisättande hormonagonister (LHRH-agonister): Dessa läkemedel sänker östrogennivåerna hos personer före klimakteriet som fortfarande har funktionella äggstockar genom att "stänga av" äggstockarna så att de inte producerar östrogen. Även känt som gonadotropinfrisättande hormon (GNRH) agonister, Zoladex (goserelin) och Lupron (leuprolid) är läkemedel som kan användas för att behandla endometriecancer. De ges som ett skott var 1-3 månad. Biverkningar kan innefatta värmevallningar, vaginal torrhet och andra symtom på klimakteriet. De kan också orsaka muskel- och ledvärk. Om de tas långsiktigt kan dessa läkemedel försvaga ben och ibland leda till benskörhet.
- Aromatashämmare (AI): Utan funktionella äggstockar blir fettvävnad kroppens huvudsakliga källa till östrogen. Läkemedel som Femara (letrozol), Arimidex (anastrozol) och Aromasin (exemestan) kan stoppa östrogenproduktionen för att ytterligare minska östrogennivåerna. De används för närvarande oftast hos personer som inte kan opereras. De används vanligtvis för att behandla bröstcancer men studeras för hur de bäst kan användas för endometriecancer också. Biverkningar kan inkludera huvudvärk, ledvärk och muskelsmärta och värmevallningar. Om de tas långsiktigt kan dessa läkemedel försvaga ben och ibland leda till benskörhet
Riktad terapi
Riktad terapi riktar sig mot specifika gener, proteiner eller vävnadsmiljö som bidrar till cancertillväxt och överlevnad, vilket blockerar tillväxt och spridning av cancerceller med en begränsad inverkan på friska celler.
Riktad terapi är vanligtvis reserverad för stadium IV-cancer när andra behandlingar inte försämras. Det är tillgängligt för livmodercancer i kliniska prövningar och i vissa fall som en del av standardbehandlingsregimer.
Riktad terapi för livmodercancer inkluderar:
- Anti-angiogenesbehandling: Detta fokuserar på att stoppa angiogenes (processen att skapa nya blodkärl) för att "svälta" tumören. Avastin (bevacizumab) är en typ av anti-angiogenesbehandling som används för att behandla livmodercancer.
- Däggdjursmål för rapamycin (mTOR) -hämmare: Människor med avancerad eller återkommande livmodercancer kan behandlas med ett läkemedel som Afinitor (everolimus) som blockerar mTOR-vägen, där mutationer är vanliga med endometriecancer. Andra läkemedel som riktar sig till denna väg inkluderar ridaforolimus och Torisel (temsirolimus), som för närvarande är godkända för behandling av andra typer av cancer.
- Riktad behandling för att behandla en sällsynt typ av livmodercancer: Uterin seröst karcinom är en sällsynt men aggressiv typ av endometriecancer. Cirka 30% av dessa tumörer uttrycker HER2-genen. Herceptin (trastuzumab) är en HER2-riktad behandling som mest används för att behandla HER2-positiv bröstcancer; i en klinisk fas II-studie fann forskare dock att i kombination med kemoterapi var trastuzumab effektivt vid behandling av sådana tumörer.
Biverkningar av riktad terapi varierar beroende på typ av behandling, så det är bäst att diskutera potentiella biverkningar med din vårdgivare innan behandlingen påbörjas.
Immunterapi
Målet med immunterapi är också kallat biologisk terapi att öka kroppens naturliga försvar för att bekämpa cancer med hjälp av material som tillverkats antingen av kroppen eller i ett laboratorium för att förbättra, rikta in eller återställa immunsystemets funktion.
Immunterapidrogen Keyruda (pembrolizumab) har godkänts för att behandla vissa livmodertumörer. Det används ibland i kombination med Levinma (lenvatinib), ett riktat läkemedel.
Immunterapi används vanligtvis för avancerad livmodercancer eller när andra behandlingar har varit ineffektiva.
Biverkningar varierar beroende på typ av behandling och kan inkludera hudreaktioner, influensaliknande symtom, diarré och viktförändringar. Lenvima kan orsaka högt blodtryck.
Palliativ vård
Palliativ vård fokuserar på de fysiska, sociala och emotionella effekterna av cancer. Målet är att ge symptomstöd och icke-medicinskt stöd för patienter och deras nära och kära. Det kan börja när som helst under behandlingen och kan ha större fördelar när det startas direkt efter en cancerdiagnos. Palliativ vård är förknippad med mindre allvarliga symtom, bättre livskvalitet och högre tillfredsställelse med behandlingen.
Prognos
Vad är en prognos?
Prognos är en förutsägelse eller uppskattning av risken för återhämtning eller överlevnad från en sjukdom.
Överlevnadsberäkningar baseras på databasen Surveillance, Epidemiology, and End Results (SEER) - som klassificerar cancer efter hur mycket eller lite den har spridit sig i hela kroppen.
Detta är naturligtvis en uppskattning - vissa människor lever mycket längre än uppskattat.
Hantera
Ansiktsbehandling för livmodercancer kan vara överväldigande. Det kan hjälpa till att dela upp dina behov i mindre kategorier som är lättare att hantera.
- Support: Ta hjälp av vänner och familj. Kära vill ofta hjälpa till, men vet inte var de ska börja. De ger ofta en filt, "Låt mig veta om du behöver något." Berätta för dem specifikt vad du behöver, var att åka till möten, tillagade måltider eller en tröstande axel.
- Stödgrupper: Vänner och familj är bra för stöd, men ibland kan det vara enormt att prata med någon som vet vad du går igenom. Cancerstödgrupper kan vara ett bra ställe att hitta människor som du kan relatera till. Du kan hitta dem via källor som Cancer Support Community, Gynecologic Cancers Patients Support Group och Foundation For Women's Cancer.
- Hantera biverkningar: Biverkningar som illamående, smärta, vaginal torrhet, aptitbrist och andra kan hanteras med läkemedel som ordinerats av din läkare. Praktiska åtgärder som att bära lösa, bekväma kläder för dina strålbehandlingar kan också gå långt för att hantera dina komfortnivåer.
- Sexualitet: Det är naturligt att oroa sig för hur cancer och cancerbehandling kan påverka ditt sexliv. Vilka sexuella aktiviteter är säkra bestäms bäst med vägledning från din vårdgivare. Du kan ställa frågor till din leverantör om säkerhet, medicinering, komfort eller något annat som du tänker på.
- Stressreduktion: Att hantera cancer är stressande för dig och dina nära och kära. Några sätt att hjälpa till att minska stress inkluderar hälsosam kost, motion, medling, att söka stöd, få tillgång till sociala tjänster och göra aktiviteter som du tycker är roliga och avkopplande. Om stressen blir ohanterlig eller påträngande, prata med din vårdgivare om hur du hittar mentalvårdsstöd, till exempel rådgivning eller medicinering.
- Ekonomiskt stöd: Ekonomisk stress kan vara en del av cancerbehandling. Cancer Financial Assistance Coalition (CFAC) erbjuder ekonomiska resurser för personer med cancer.
Ett ord från Verywell
Ordet cancer är alltid rädsla och cancerbehandling kan vara skrämmande. Om du har fått diagnosen livmodercancer, kom inte i panik. Stanna, andas och kom ihåg att det finns effektiva behandlingar tillgängliga, och remission är möjlig.
Tidig diagnos innebär vanligtvis bättre resultat. Oavsett din ålder, om du märker ovanlig vaginal blödning eller smärta i bäckenet, ignorera det inte. Dessa symtom kan inte signalera cancer, men de bör alltid tas på allvar och kontrolleras av en vårdgivare.
-culture-and-stds.jpg)





.jpg)










-may-dampen-the-antibody-response-to-covid-19-vaccines.jpg)