Livmoderhalscancer kan misstänks baserat på en Pap-smet, som är ett rutinmässigt screeningtest, och diagnostiseras med livmoderhalsbiopsi. Enligt American Cancer Society ska kvinnor mellan 25 och 65 år screenas med antingen ett primärt HPV-test eller en kombination av ett HPV-test och Pap-smet vart femte år, eller en Pap-smet ensam vart tredje år.
Mer frekventa tester kan rekommenderas för personer med högre risk eller som har haft onormala resultat tidigare.Det finns andra tester som också kan identifiera livmoderhalscancer, särskilt i de mer avancerade stadierna.
Mycket bra
Självkontroller
Livmoderhalscancer symtom uppträder vanligtvis inte förrän cancer har utvecklats till ett ganska avancerat stadium. HPV, den vanligaste orsaken till livmoderhalscancer, orsakar vanligtvis inte symtom - det är därför det är så viktigt att ha dina regelbundna gynekologiska undersökningar.
Vad man ska se upp för:
Ändå finns det några saker du kan leta efter. Att notera dessa gör det inte möjligt för dig att diagnostisera livmoderhalscancer. Snarare är de helt enkelt tecken på att du bör se en läkare:
- Onormal livmoderblödning
- Könsvårtor, som kan vara upphöjda, smärtfria och hudfärgade (även om de stammar av HPV som är ansvariga för könsvårtor inte är kopplade till livmoderhalscancer)
- Ökad urinfrekvens
- Bäckenvärk, särskilt under samlag
- Vaginal urladdning
Labs och test
Onormala förändringar i livmoderhalsen utvecklas vanligtvis under flera år. Eftersom livmoderhalsceller går igenom en rad förändringar innan de blir cancerceller är det möjligt att screena för bevis på HPV eller för förändringar före cancer med diagnostiska tester.
De två enklaste metoderna inkluderar:
Pap Smear
Ett utstryk spelar en viktig roll vid diagnos av livmoderhalscancer. Det är hur de flesta kvinnor upptäcker att de har cervikal dysplasi eller livmoderhalscancer. Det är ett enkelt test som kan avslöja avvikelser i livmoderhalsen långt innan de utvecklas till cancer.
En utstryk görs vanligtvis i ett undersökningsrum under en rutinmässig gynekologisk kontroll. Under en utstrykning tar din läkare bort en liten mängd vävnad från livmoderhalsen. Detta görs genom att försiktigt ta bort livmoderhalsen med en liten borste (som en mascarastav) eller en bomullspinne.
Det tar bara sekunder att samla in ett prov. Vissa kvinnor upplever en mild krampkänsla som liknar menstruationskramper efter detta, men vanligtvis finns det ingen smärta.
Cellerna undersöks i mikroskop och onormala celler kallas cervikal dysplasi.
Cervikal dysplasi klassificeras enligt följande:
- ASCUS (atypiska celler av obestämd betydelse) beskriver alla förändringar som är något onormala. Orsaken kan vara ett resultat av allt från en infektion till utvecklingen av precancerösa celler. ASCUS är inte en indikation på cervikal dysplasi förrän ytterligare bekräftande test utförs.
- AGUS (atypiska körtelceller av obestämd betydelse) avser en abnormitet i körtelcellerna som producerar slem. Även om det inte tekniskt klassificeras som cervikal dysplasi, kan AGUS vara en indikation på ett underliggande allvarligt tillstånd. AGUS-resultat anses sällsynta och förekommer i mindre än 1% av alla Pap-smear-resultat.
- LGSIL (low-grade squamous intraepitelial lesion) innebär att testet har upptäckt mild dysplasi, det är det vanligaste fyndet och kommer i de flesta fall att klara sig själv inom två år.
- HGSIL (höggradig skivepitelintraepitelial lesion) är en mer allvarlig klassificering som, om den lämnas obehandlad, kan leda till utveckling av livmoderhalscancer.
Om du har en onormal utstrykning är det extremt viktigt att du följer upp rekommendationer från din läkare, oavsett om det är en kolposkopi, en livmoderhalsbiopsi eller en upprepad utstrykning om ett år.
HPV-testning
HPV-testning är ett annat viktigt test som kan göras ensamt eller samtidigt som ett utstryk. Om bara en Pap-smear har gjorts och är onormal, kan ett HPV-test ofta göras på samma prov, det samlade provet skickas till ett laboratorium för att identifiera viruset.
Även om det finns över 100 stammar av viruset, orsakar inte alla dessa cancer. Cirka 70% av livmoderhalscancer orsakas av HPV 16 och HPV 18, varav ytterligare 20% av livmoderhalscancer är relaterade till infektion med HPV 31, 33, 34, 45, 52 och 58. Ytterligare HPV-virus som har har kopplats till cancer inkluderar HPV 35, 39, 51, 56, 59, 66 och 68.
Procedurer
Om din Pap-smear avslöjar avvikelser i livmoderhalsen, kan en kolposkopi planeras. En kolposkopi är en kontorsundersökning som gör det möjligt för läkaren att se livmoderhalsen närmare med ett kolposkop, ett upplyst instrument som förstorar livmoderhalsen. Den placeras utanför slidan under undersökningen. Bilderna från colposcope kan projiceras på en skärm för en mer detaljerad vy och biopsiplanering.
En läkare kan utföra en biopsi under denna undersökning, eller kanske skilja sig från den, så att ett urval av livmoderhalsvävnad kan undersökas av en patolog.
Punch Biopsi
Under kolposkopien kan läkaren utföra en livmoderhalsbiopsi beroende på vad som finns under undersökningen, vilket innebär att man tar bort en liten mängd livmoderhalsvävnad som ska undersökas i mikroskop.
Oftast är detta en stansbiopsi, där läkaren tar bort ett litet vävnadsprov med en enhet som liknar en pappersstans. Det tar bara några sekunder för läkaren att samla in ett vävnadsprov och obehaget är flyktigt. Beroende på resultaten under kolposkopien kan några områden i livmoderhalsen biopsieras.
Onormala celler som finns under kolposkopi och biopsi kan beskrivas som cervikal intraepitelial neoplasi (CIN).
Endocervikal curettage
Endocervikal curettage (ECC) är en annan typ av livmoderhalsbiopsi som kan göras under en kolposkopieundersökning. Under en ECC använder läkaren en liten borste för att ta bort vävnad från den endocervikala kanalen, den smala passagen genom livmoderhalsen. Som med en stansbiopsi undersöks vävnaden av en patolog.
En ECC kan vara måttligt smärtsam, som dåliga menstruationskramper.
Innan du anländer till proceduren finns det ett antal saker du blir ombedd att göra. Bland dem:
- Undvik att ta aspirin eller blodförtunnande medel innan proceduren.
- Tvätta inte eller använd inte tamponger i minst tre dagar före ingreppet.
- Undvik samlag i minst tre dagar före ingreppet.
Kvinnor kan förvänta sig att uppleva milda symtom dagarna efter proceduren, inklusive lokal smärta och kramper. En receptfri smärtstillande medel kan vanligtvis hjälpa till att lindra en del av obehaget.
Förutom smärta kan det finnas vaginal blödning eller en mörk urladdning, så var noga med att ha en hygienkudde. Du måste begränsa dina aktiviteter under en dag eller två och undvika samlag, tamponger eller douching tills du har läkt helt.
Konbiopsi
Det finns tillfällen när en större biopsi behöver göras för att diagnostisera livmoderhalscancer eller ta bort vävnad så att den inte blir cancer.I dessa fall kan en konbiopsi utföras.
Under en konbiopsi avlägsnas en konformad bit vävnad. Denna procedur görs under narkos. En konbiopsi används också för att ta bort precancerös vävnad från livmoderhalsen.
Du kan uppleva smärta eller blödning i några dagar efter ingreppet. Även om det inte är vanligt, upplever vissa kvinnor efter en konbiopsi menstruationsvärk, minskad fertilitet eller en inkompetent livmoderhals, vilket kan leda till för tidig förlossning om du blir gravid.
Diskutera dessa farhågor och risker med din läkare, eftersom omfattningen av dessa effekter är relaterad till den exakta platsen och storleken på din biopsi, samt hur väl du läker.
LEEP
En specifik typ av konbiopsi som kallas ett slingelektrokirurgiskt excisionsförfarande (LEEP) är ett förfarande som utförs under lokalbedövning för att ta bort vävnad från livmoderhalsen. En LEEP använder en elektriskt laddad trådslinga för att ta bort ett vävnadsprov. Denna metod används oftare för att behandla höggradig cervikal dysplasi snarare än för att diagnostisera livmoderhalscancer.
Som med en konbiopsi kan kvinnor uppleva smärta och blödning i några dagar efter en LEEP-procedur.Det kan också leda till långvariga konsekvenser som menstruationsvärk, minskad fertilitet eller inkompetent livmoderhals.
Stadier
När biopsiresultaten återkommer kan livmoderhalscancer antingen uteslutas eller diagnostiseras. Om en diagnos av livmoderhalscancer görs är nästa steg att bestämma scenen för livmoderhalscancer. Det finns fyra stadier av livmoderhalscancer, som var och en representerar hur långt avancerad cancer har spridit sig.
Vad är stadium 0 cancer?
Steg 0 är inte ett officiellt stadium av cancer; den används informellt för att beskriva icke-invasiva fynd (karcinom in situ), baserat på en biopsi; varje stadium bortom steg 0 anses vara invasivt. Det har diskuterats mycket om detta verkligen är cancer eller ett precanceröst stadium.
Steg I
Steg I-tumörer ses i allmänhet endast med ett mikroskop, men i avancerat steg I kan cancer ses utan ett mikroskop. De cancercellerna har invaderat livmoderhalsen och cellerna är inte längre bara vid ytan. Denna etapp är uppdelad i:
Steg IA: Detta är det tidigaste stadiet av invasiv livmoderhalscancer.Cancer kan ännu inte visualiseras med blotta ögat och kan bara identifieras under mikroskopet. Detta steg delas vidare upp efter storlek i:
- Steg IA1: Invasionen är inte mer än 3 mm djup.
- Steg IA2: Invasionen är större än 3 mm men högst 5 mm djup.
Steg IB: I steg IB är invasionen större än 5 mm djup, men fortfarande begränsad till livmoderhalsen.
- Steg IB1: Cancern är djupare än 5 mm men inte mer än 2 cm stor.
- Steg IB2: Cancer är minst 2 cm stor men inte större än 4 cm.
- Steg IB3: Cancer är minst 4 cm stor och begränsad till livmoderhalsen.
Steg II
Steg II-tumörer har spridit sig bortom livmoderhalsen.
Steg IIA: Dessa cancerformer har spridit sig bortom livmoderhalsen till de övre två tredjedelarna av slidan, men har inte spridit sig runt livmodern. Detta är ytterligare uppdelat efter storlek i:
- Steg IIA1: Tumören kan ses utan mikroskop men är inte mer än 4 cm stor.
- Steg IIA2: Tumören kan ses utan mikroskop och är mer än 4 cm stor.
Steg IIB: Cancer har spridit sig till vävnaderna runt livmodern och de övre två tredjedelarna av slidan, men inte till bäckenväggen.
Steg III
I steg III har livmoderhalscancer spridit sig utanför livmodern till den nedre delen av slidan och / eller sträcker sig till bäckenväggen. Cancer kan blockera urinledarna (rör som transporterar urin från njurarna till urinblåsan) och kan eller kanske inte involvera närliggande lymfkörtlar.
- Steg IIIA: Cancern kan ha spridit sig till den nedre tredjedelen av slidan men inte väggarna i bäckenet. Det har inte spridit sig till närliggande lymfkörtlar.
- Steg IIIB: IIIB Cancern sträcker sig till bäckenväggen och / eller orsakar hydronefros eller icke-fungerande njure (om det inte är känt att det beror på en annan orsak).
- Steg IIIC: Cancer involverar bäcken- och / eller para-aorta lymfkörtlar (de runt buken aorta), inklusive mikrometastaser, oavsett tumörstorlek och omfattning.
- Steg IIIC1: Cancer involverar metastasering till bäckenlymfkörtlarna.
- Steg IIIC2: Cancer involverar metastas i para-aorta lymfkörtel.
Steg IV
I steg IV sprider sig cancern bortom angränsande regioner till andra delar av kroppen.
- Steg IVA: Dessa cancerformer har spridit sig så att de har invaderat antingen urinblåsan eller ändtarmen eller båda (spridit sig till angränsande bäckenorgan).
- Steg IVB: Dessa cancerformer har spridit sig till avlägsna regioner i kroppen, till exempel lymfkörtlar i ett avlägset område av kroppen, lungorna, levern eller benen.
Mycket bra
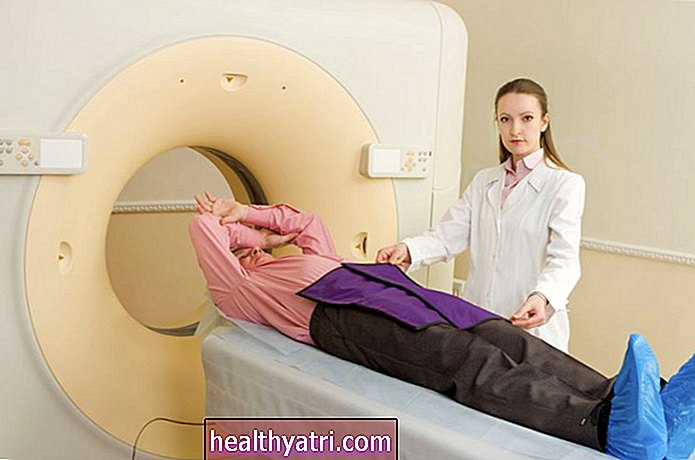
Imaging
Livmoderhalscancer som sprider sig anses vara metastaserande cancer. Bildtest kan hjälpa till att identifiera områden med metastaser.
I allmänhet används avbildningstester för iscensättning. Så om du har avlägsnat icke-invasiv livmoderhalscancer och inga tecken eller symtom på metastaser är dessa tester sannolikt inte nödvändiga. Om din läkare misstänker lokal spridning eller avlägsna metastaser (på grund av dina symtom eller tumörens utseende vid fysisk undersökning eller under ett mikroskop), kommer avbildningstester att användas för att bedöma de regioner i kroppen som det finns oro för.
Vanliga bildtester
- Ultraljud: Ett ultraljud kan titta på livmoderhalsen, urinblåsan och hela bäckenområdet för att bestämma orsaken till symtomen. Det kan också användas för att se andra delar av kroppen om det finns en oro för metastaser.
- Röntgen: En röntgen, såsom en röntgen i bröstet, kan identifiera metastaserande livmoderhalscancer som har spridit sig till exempel i lungorna eller revbenen. Sällan kan en abnormitet som ses vid en rutinmässig röntgen vara det första tecknet på metastaserande livmoderhalscancer.
- MR: En MR-skanning kan användas för att visualisera området i livmoderhalsen och bäckenet. En MR är speciellt användbar för att utvärdera ryggraden och ryggmärgen, där livmoderhalscancer i sen fas kan spridas.
- CT-skanning: En CT-skanning, som en MR, kan visualisera området av livmoderhalsen och bäckenet, liksom andra regioner i kroppen där livmoderhalscancer kan ha metastaserat.
- PET-skanning: En PET-skanning är ett funktionellt test som visar områden där det finns aktiv tillväxt av en tumör. Detta är särskilt användbart när det gäller att utvärdera lymfkörtlar, lungor och levern.
Differentialdiagnoser
Det finns några andra tillstånd som initialt kan se ut som livmoderhalscancer eller HPV-infektion.Din läkare kan misstänka dem från början, men testning kommer snabbt att utesluta dem.
- Endometriecancer: Endometriecancer är livmodercancer. Livmoderhalsen är gången mellan slidan och livmodern, så ibland kan de två sjukdomarna se ut som om någon har spridit sig till den andra platsen. I allmänhet är en biopsi en bra metod för att skilja mellan de två.
- Vaginalcancer: Vaginalcancer är inte vanligt, men eftersom slidan är så nära knuten till livmoderhalsen kan förhållandena se ut likartade, men som med endometriecancer kan en biopsi skilja mellan dessa typer av cancer.








.jpg)









.jpg)
