Peniscancer är en sällsynt cancer som utvecklas i penisens hud eller vävnader. Det är nära kopplat till humant papillomvirus (HPV) och kan ofta börja med en skada på förhuden, huvudet eller penisaxeln som blir vårliknande och sipprar blod eller illaluktande vätska. Kirurgi, strålning och kemoterapi används ofta för att behandla peniscancer.
När den diagnostiseras och behandlas tidigt har peniscancer en femårig överlevnadsgrad på över 80%.
Thomas Barwick / Getty ImagesTyper av peniscancer
Cirka 95% av penicancer är skivepitelcancer. Detta är den typ som bildas på ytan av huden och foder av ihåliga organ från celler som kallas keratinocyter. Dessa celler utsöndrar keratin, ett fibröst protein som utgör hud, hår och naglar.
Mindre vanliga typer av peniscancer är basalcellscancer, melanom, Merkelcellscancer och småcellscancer.
Peniscancer symtom
Som den dominerande typen av peniscancer manifesterar sig skivepitelcancer i penis på ungefär samma sätt som det skulle göra på andra hudområden.
Tidiga stadier
I det tidiga precancerösa skedet, kallat karcinom in situ, kan peniscancer förekomma på ett av tre olika sätt:
- Bowens sjukdom: Karaktäriseras av vita, fjälliga fläckar på huden som inte slits av (leukoplakia), typiskt på penisaxeln
- Erythroplasia of Queyrat: Ihållande rodnad, irritation, skorpa eller skalning, oftast på huvudet på penis (glans) eller förhud (prepuce)
- Bowenoid papulos: Liknar Bowens sjukdom men med röda blåsliknande stötar (papler)
Erytroplasi av Queyrat är den vanligaste manifestationen av peniskarcinom in situ.
Senare steg
När maligniteten fortskrider kan den manifestera sig på olika sätt. Det kan finnas en anmärkningsvärd förtjockning av glans eller prepuce åtföljd av bildandet av en ulcerös lesion. Alternativt kan irritationen och papillärtillväxten på axeln börja såras och växa utåt som en vårta.
Med tiden kan lesionen spridas lateralt över huden och täcka stora delar av glans, prepuce eller axel. Blödning och sippring av illaluktande vätska är vanligt.
Förutom lesioner kommer personer med peniscancer ofta att uppleva dysuri (smärta eller sveda vid urinering) och svullnad i ljumskens lymfkörtlar.
Orsaker
Det finns ett antal faktorer som kan öka en persons sannolikhet för att utveckla peniscancer. Bland dem:
- Humant papillomavirus (HPV): Viruset, nära kopplat till könsvårtor, livmoderhalscancer och analcancer, sprids genom sexuell kontakt. HPV står för 45% till 85% av alla fall av peniscancer, främst med HPV-typ 6, 16 och 18.
- HIV-saminfektion: Att ha HIV och HPV ökar en persons risk för peniscancer åtta gånger.
- Penisinflammation: Inflammation av glans och inre prepuce (balanit) är associerat med en 3,8-faldig ökad risk för penicancer. Dålig hygien är en vanlig orsak, liksom allergiska reaktioner mot tvål och diabetes.
- Brist på omskärelse: Oförmågan att korrekt dra tillbaka förhuden (phimosis) kan leda till ett ihållande inflammatoriskt svar och öka risken för peniscancer med någonstans 25% från 60%.
- Cigarettrökning: Rökning ökar självständigt risken för invasiv peniscancer med 450%. Ihållande inflammation som utlöses av rökning antas vara orsaken, vars risk ökar i takt med antalet förpackningsår du har rökt.
- Äldre ålder: Peniscancer ses sällan hos personer under 55 år.
Peniscancer anses sällsynt i Nordamerika och Europa och står för mindre än 1% av alla cancerformer hos män. Cirka 2000 fall diagnostiseras i USA varje år, medan cirka 450 personer dör årligen på grund av maligniteten.
Diagnos
Diagnosen av peniscancer börjar vanligtvis med en fysisk undersökning och en granskning av din medicinska historia och riskfaktorer för sjukdomen. Eftersom penicancer typiskt manifesterar sig med synliga lesioner är upparbetningen enklare än med andra typer av cancer och börjar i allmänhet med utvärdering av vävnadsprover.
Biopsi
Om man misstänker peniscancer kommer en vävnadsbiopsi beställas av din läkare. Detta kan innebära ett excisional biopsidär hela lesionen avlägsnas eller encincisional biopsidär endast en del av lesionen avlägsnas.
Förfarandet, som utförs under lokalbedövning eller med ett bedövningsmedel, tar bara några minuter och utförs vanligtvis på ett sjukhus eller ett öppenvårdskirurgiskt centrum.
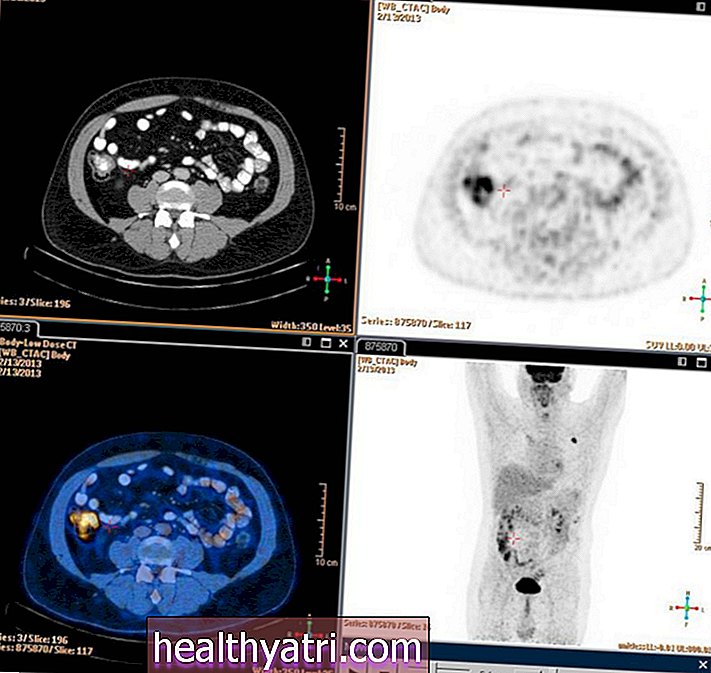
Förutom lesionen kan läkaren också biopsi i närheten av inguinala lymfkörtlar för att se om det finns cancerceller i dem. Detta kan göras med minimalt invasiv aspiration (FNA) eller kirurgi för att ta bort en eller flera lymfkörtlar.Datortomografi (CT) -skanningar används ofta för att styra proceduren och lokalisera lymfkörtlar i djupare vävnad.
Proverna skickas sedan till laboratoriet för utvärdering under mikroskopet, vanligtvis med hjälp av immunfläckar för att diagnostisera och klassificera HPV-associerad penicancer.
Iscensättning
Om cancer bekräftas kommer andra test att beställas för att bestämma omfattningen och svårighetsgraden av maligniteten. Detta kan inkludera avbildningstester som ultraljud eller magnetisk resonanstomografi (MRI) för att se om och hur djupt cancer har invaderat vävnader inuti penis och omgivande organ.
Dessa tester syftar till att iscensätta sjukdomen. Staging är ett system som används för att fastställa hur avancerad sjukdomen är, vars bestämning hjälper till att styra behandlingsförloppet och förutsäga det troliga resultatet (prognos).
Som med många andra former av cancer iscensätts peniscancer med TNM-klassificeringssystemet, som ser på tre specifika faktorer:
- T: Storleken och omfattningen av den huvudsakliga (primära) tumören
- N: Antalet närliggande lymfkörtlar som har cancer
- M: Huruvida cancer har spridit sig (metastaserat) från primärtumören eller inte
Baserat på dessa värden (och andra faktorer som tumörens grad) kan laboratoriet iscensätta sjukdomen på en skala från 0 till 4. Det finns också olika delsteg som hjälper läkare att välja de mest lämpliga behandlingsalternativen.
Behandling
Behandlingen av peniscancer är till stor del informerad av sjukdomsstadiet. Kirurgi är fortfarande den viktigaste behandlingsformen och används, till skillnad från andra former av cancer, ofta hos personer med stadium 4-sjukdom. I steg 1 till 3 är cancerförlåtelse det primära målet.
Kirurgi
Syftet med operationen är att säkerställa avlägsnande av alla drabbade vävnader samtidigt som man undviker partiell eller fullständig amputation av penis (penektomi), om möjligt.
Baserat på tumörens omfattning kan detta innebära:
- Bred lokal recision: Detta innebär att tumören avlägsnas med en marginal av frisk omgivande vävnad, ofta med användning av kilresektion.
- Laserablation och excision: Lasrar används för att bränna bort (ablatera) och ta bort (punktskatt) vävnad, vanligtvis för en mindre steg 1-tumör eller karcinom in situ.
- Mikrokirurgi: Detta är en form av operation som utförs under mikroskopet för att lämna så mycket frisk vävnad som möjligt.
- Delvis penektomi: Detta är kirurgiskt avlägsnande av glans och prepuce.
- Omskärelse: Detta kan användas på egen hand om maligniteten är begränsad till prepucen eller med en partiell penektomi.
Tumörens storlek och plats kommer att avgöra operationens omfattning. De flesta experter rekommenderar borttagning av 5 millimeter omgivande frisk vävnad (kallad marginalen) samtidigt som det i vissa fall möjliggör borttagning av så lite som 2 millimeter.
Det kirurgiska avlägsnandet av närliggande lymfkörtlar (lymfadenektomi) kan också utföras men inte alltid. Hos personer med en låg risk tumör och icke-påtagliga lymfkörtlar, rekommenderar vissa experter en vakt-och-vänta strategi.
Strålning och kemoterapi
Användningen av strålning och kemoterapi varierar beroende på sjukdomsstadiet.
Strålbehandling kan ibland användas för att behandla steg 1 och 2 tumörer, särskilt hos personer som inte tål kirurgi. I andra steg kan strålning användas före operation för att minska tumörstorleken (neoadjuvant strålning) eller efteråt för att rensa eventuella återstående cancerceller (adjuvant strålning).
Strålning används också som en form av palliativ vård hos personer med cancer i steg 4 för att hålla cancer i schack, minska symtomen och förbättra livskvaliteten.
Kemoterapi används oftast som en form av neoadjuvant terapi hos personer med stadium 3-penicancer, antingen ensam eller i kombination med strålning. Det kan också användas om cancer återkommer i lymfkörtlarna eller en avlägsen del av kroppen.
Prognos
Penis är mycket behandlingsbar om det diagnostiseras i ett tidigt skede. Prognosen baseras på ett mått som kallas den totala överlevnadsgraden. Detta är procentandelen av alla människor som har överlevt under en viss tidsperiod efter diagnosen (vanligtvis mätt i fem års intervall) baserat på data som samlats in av National Cancer Institute (NCI).
Som ett exempel betyder en femårs total överlevnad på 60% att 60% av personerna med den sjukdomen har levt föråtminstonefem år. Vissa kan leva mycket längre.
NCI kategoriserar överlevnadstiderna efter steg. Men snarare än att använda TNM-systemet beskriver NCI överlevnadsgraden baserat på följande breda klassificeringar:
- Lokaliserad: Tumören har inte spridit sig utöver den primära tumören.
- Regionalt: Närliggande vävnader påverkas.
- Distant: Metastas har inträffat.
För peniscancer är den 5-åriga överlevnadsgraden som följer:
Det är viktigt att notera att överlevnadsgraden baseras på alla människor med sjukdomen, oavsett ålder, cancertyp eller hälsotillstånd. Som sådan kan överlevnadsgraden vara mycket bättre för vissa människor och mindre för andra.
Förebyggande
Det finns åtgärder du kan vidta för att minska risken för penicancer genom att mildra några av de riskfaktorer som är kopplade till sjukdomen. Dessa inkluderar:
- HPV-vaccination: HPV-vaccination rekommenderas för närvarande för alla barn 11 till 12 för att minska risken för HPV-associerad cancer. Vaccinet kan ges till alla upp till 26 år som inte har vaccinerats tillräckligt. Även om den är godkänd för användning upp till 45 års ålder tenderar fördelarna att avta eftersom de flesta har fått HPV vid mitten av 20-talet.
- Kondomer: En konsekvent användning av kondomer under sex minskar avsevärt risken för HPV.
- Förbättrad könshygien: Regelbunden infällning och rengöring av förhuden minskar lokal inflammation och risken för phimosis.
- Att sluta med cigaretter: Rökningstopp kan inte bara minska risken för penicancer utan även andra cancerförhållanden (som högt blodtryck och hjärtsjukdom).
Hantera
Att hantera cancer av något slag kan vara svårt. Med peniscancer har människor ofta den extra rädslan för vansirande och förlust av sexfunktion - för att inte tala om den möjliga förlusten av själva penis.
Om du står inför en diagnos av penicancer finns det flera saker du kan göra för att förbereda dig känslomässigt:
- Utbildning och förespråkande: När du diagnostiseras, lär dig så mycket du kan om sjukdomen så att du aktivt kan delta i behandlingsbeslut och fatta välgrundade val. Förutom att förespråka för dig själv, hjälper det att ha någon förespråkare för dina räkning så att du inte känner att du tvingas till något.
- Supportbyggnad: Acceptera de känslor du känner, men låt dem inte tappas. Sök stöd från vänner eller familjemedlemmar som du kan prata fritt och ärligt med. Det hjälper också att söka en supportgrupp, personligen eller online, med vilken du kan dela deras erfarenheter och söka remisser och råd.
- Rådgivning: Om du står inför betydande operationer eller förlust av någon eller hela din penis, var proaktiv och arbeta med en terapeut eller rådgivare som kan hjälpa dig att komma överens med vad som är framför dig. Parrådgivning kan också hjälpa.
- Sex efter operation: Det är viktigt att komma ihåg att ett hälsosamt sexliv inte enbart är beroende av en penis. Prata med din partner (och arbeta med en sexterapeut om det behövs) för att utforska andra sätt att njuta av sex, inklusive oralsex, rollspel, fantasi och sexleksaker.
Ett ord från Verywell
Peniscancer kan vara skrämmande nog att vissa människor kommer att ignorera de tidiga tecknen och bara söka behandling när symtomen blir mer uppenbara. Gör det inte.
Om man diagnostiseras och behandlas tidigt kommer en person med penicancer inte bara att ha en större chans för långvarig remission - eventuellt aldrig se cancer igen - samtidigt som man begränsar mängden skador som omfattande operation kan göra.
Om det behövs betydande operation, tveka inte att söka en andra åsikt, om bara för att lugna dig att det är den mest lämpliga åtgärden.
Om du behöver hänvisning till en onkolog som specialiserat sig på cancer i könsorganen, prata med din läkare eller en urolog eller ring American Cancer Society på 1-800-227-2345 för att vara ansluten till ett lokalt kapitel nära dig.